Dr. med. Stefan Waibel
Facharzt für Neurologie, Sozialmedizin, Physikalische Therapie und Balneologie, Verkehrsmedizin, Dysphagiediagnostik
neurozentral - Neurologische Praxis Dr. med. Stefan Waibel
Versicherungsart: Alle
Sprachen:
Öffnungszeiten
Mo.
08:00 - 12:00
Di.
08:00 - 18:00
Mi.
08:00 - 18:00
Do.
08:00 - 12:00
Fr.
08:00 - 18:00
Sa.
So.

Herzlich willkommen in meiner Praxis
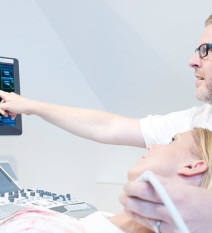
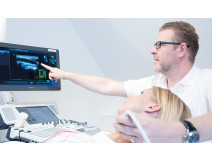
Ich begrüße Sie herzlich in meiner neurologischen Praxis neurozentral für gesetzlich Versicherte, Privatpatienten und Selbstzahler in Günzburg. Im dritten Obergeschoss des Ärztehauses am Stadtberg 26 finden Sie unsere barrierefreien, modernen Räumlichkeiten. Meine Praxis verfügt zur aussagekräftigen Diagnostik über modernste Untersuchungsgeräte. Parken Sie bequem Ihr Auto in der hauseigenen Tiefgarage!

Sie werden durch mein zuvorkommendes und kompetentes Team empfangen und betreut. Zu diesem gehören die Arzthelferinnen Frau Zeisberger (links, MTA), Frau Wöhrle (2. von links, MTA) und meine Ehefrau Frau Waibel (Gesundheits- und Krankenpflegerin).
Über mich
Mein Studium der Humanmedizin beendete ich 2004 an der Universität in Ulm. Im Anschluss absolvierte ich meine Facharztausbildung im Universitätsklinikum Ulm und im Bezirkskrankenhaus Günzburg. Seit 2016 bin ich geschäftsführender Ärztlicher Direktor und Inhaber der Olgabad Reha-Klinik Bad Wildbad. Zusätzlich zu meiner medizinischen Ausbildung studierte ich von 2008 bis 2010 Gesundheitsmanagement an der Universität Erlangen-Nürnberg und erlangte dadurch meinen Master of Health and Business Administration (MHBA).
Es gibt in Deutschland nur wenige Neurologen, die eine Dysphagie-Diagnose anbieten. Ich bin einer von ihnen. Dieses Spezialgebiet wird durch meine weiteren Schwerpunkte ergänzt:

> Schlaganfall, Schädel-Hirn-Trauma, Wachkoma
> Rehabilitation neurologischer Krankheitsbilder nach ICF
> Sozialmedizin
> Verkehrsmedizin
> Physikalische Therapie und Balneologie
> neurodegenerative und zerebrovaskuläre Erkrankungen
> motorische Systemerkrankungen
Ich bin außerdem als Lehrbeauftragter an der Steinbeis Universität, verschiedenen Krankenpflegeschulen und der Universität Erlangen-Nürnberg tätig.

Diagnostik von Schluckstörungen/Dysphagie
Gerade in der Neurologie gibt es viele Erkrankungen, die offensichtlich, aber auch verdeckt zu einer Beeinträchtigung des Schluckens, einer sog. Dysphagie, führen. Für den Vorgang des Schluckens benötigen wir etwa 50 Muskeln, 5 Hirnnerven und 3 Spinalnerven. Die vier Phasen des Schluckens laufen meist unbewusst ab, wenngleich der erste Schritt, die sogenannte orale Phase, in der die Nahrung zerkleinert und zu einem Bolus gepresst in Richtung Rachen gepresst wird, noch bewusst gesteuert wird. Danach laufen die Prozesse unwillkürlich ab, d.h. sie können nicht mehr unterbrochen oder beeinflusst werden.
Nach entzündlichen Erkrankungen, Unfällen, Schlaganfällen und bei neurodegenerativen Erkrankungen wie etwas Parkinson, ALS, Alzheimer können vorübergehende oder dauerhafte Störungen des Schluckens auftreten. Dabei ist das Hauptproblem, dass Speisen, Getränke und Speichel nicht wie vorgesehen in die Speiseröhre, sondern in die ebenfalls dort liegende obere Öffnung der Luftröhre (Trachea) gelangen können. Diesen Vorgang nennt man Aspiration; sie führt zu einer Verlegung der Luftröhre, die lebensbedrohlich sein kann oder zu einer Lungenentzündung, die dann antibiotisch behandelt werden muss. In vielen Fällen führt Husten und Räuspern zur Reinigung der oberen Luftröhre von den Fremdkörpern. Dann hat der Patient die Chance, die Aspiration wieder zu beseitigen. Erfolgt dies nicht – man spricht von einer stillen Aspiration – gelangen die Speisen und Getränke in die Luftröhre und damit in die Lunge.
Ich habe in meiner klinischen Tätigkeit in den vergangenen Jahren viele Erfahrungen im Bereich der neurologisch bedingten Schluckstörungen gemacht. In meiner Klinik der Olgabad Rehaklinik Bad Wildbad behandeln wir besonders viele Patienten nach Schlaganfällen und Schädelhirntraumata, die Dysphagien haben und die z. T. Trachealkanülen tragen. Die Kombination aus neurologischen Kenntnissen und der Fähigkeit Schluckstörung per Endoskopie untersuchen zu können, ist dabei besonders hilfreich. Die Untersuchung des Schluckaktes erfolgt nach einem ausführlichen Anamnesegespräch mit einem dünnen flexiblen Endoskop am wachen Patienten. Ein flexibles Endoskop besteht aus einem von Kunststoff umhüllten, flexiblen Glasfaserbündel sowie einer Kamera am Ende (chip on the tip) durch das Licht und Bild übertragen werden. Ich kann das Video auf dem externen Monitor der Untersuchungseinheit aufnehmen und beurteilen. Das Endoskop wird über die Nase in den Rachen eingeführt. Dies ermöglicht es uns den Schluckakt zu beurteilen, während der Patient in vier Schritten Nahrung verschiedener Konsistenzen zu sich nimmt.
Im Anschluss an die Untersuchung erkläre ich dem Patienten noch einmal den Schluckvorgang anhand des angefertigten Videos. Als weitere Maßnahmen können radiologische Untersuchungen oder eine Magenspiegelung notwendig sein, die dann von mir eingeleitet werden. In den meisten Fällen kommen therapeutischen Maßnahmen zur Verbesserung des Schluckaktes bei einem Logopäden zum Tragen, gelegentlich auch im Rahmen einer stationären Rehabilitation.
Parkinson Erkrankung
In Deutschland gibt es zur Zeit ungefähr 220.000 Parkinson-Patienten. Damit gehört diese Erkrankung zu den häufigsten Erkrankungen des Nervensystems. Im Jahr erkranken etwas 20.000 Patienten neu an Parkinson. Dabei nimmt die Häufigkeit mit dem Alter stetig zu. Viele Patienten erkranken zwischen 50 und 60 Jahren, ein Fünftel ist älter, jeder 10. Patient ist jünger als 40 Jahre.
Wir unterscheiden in der Neurologie zwischen den Erkrankungen mit und ohne Ursache, wobei letztere weitaus häufiger sind und als idiopathisches Parkinson oder Morbus Parkinson bezeichnet werden. Der Rest ist mit einem Medikament oder einer Raumforderung zusammenhängend und man nennt diese Formen dann symptomatisches Parkinsonsyndrom.
Zu den Symptomen gehört der Rigor (Steifigkeit), der Tremor (in Ruhe, Zittern von Armen und Beinen), die Akinese (Bewegungsarmut) und die posturale Instabilität (d. h. der Patient kann sich schlecht auf den eigenen Beinen halten und stürzt häufig). Manchmal kommen hinzu Schmerzen, Riechstörungen, Störung des Blutudruckes und der Temperaturregulation, Inkontinenz und Störungen der Sexualität. Viele Patienten haben Depressionen und Schlafstörungen, selten sind zu Beginn der Erkrankung Störungen des Denkens (Gedächtnis und Verhalten). Letztere kommen jedoch häufig im Verlauf der Erkrankung dazu.
Die Therapie der Parkinson-Krankheit besteht aus einer medikamentösen Therapie; durch die die körperlichen Beschwerden oft deutlich gelindert und die Lebensqualität von Parkinson-Patienten entscheidend verbessert werden. Die Behandlung mit Medikamenten sollte dabei in jedem Fall frühzeitig beginnen: Parkinson-Patienten fehlt ein Botenstoff im Gehirn (Dopamin) der in Tablettenform ersetzt werden kann. Patienten nach dem 75. Geburtstag behandle ich zunächst mit diesem L-DOPA, jüngere Patienten erhalten in der Regel Dopaminagonisten und MAO-B-Hemmer. Daneben gibt es noch die sog. COMT Hemmer, NMDA Antagonisten und die Anticholinergika. Welches Medikament oder welche Kombination eingesetzt wird, entscheide ich gemeinsam mit den Patienten angesichts seiner Symptome. Die Therapie muss dabei laufend angepasst werden.
Neben der Medikamentösen Therapie empfehle ich häufig verschiedene Maßnahmen wie Krankengymnastik (Physiotherapie), Sprech- und Schlucktraining (Logopädie) oder Ergotherapie.
Darüber hinaus bespreche ich stets die aktuellen Ergebnisse und Möglichkeiten der tiefen Hirnstimulation, welche in der Zwischenzeit zu den festen Bestandteilen der Therapie zählt und als wirksame Behandlungsmethode der Parkinson-Krankheit im fortgeschrittenen Stadium mit Therapiekomplikationen zählt.
Schmerztherapie
In der Neurologischen Praxis stellen sich heute vermehrt Patienten mit akuten und chronischen Schmerzen vor, die einer Therapie bedürfen. Darunter verstehe ich alle therapeutischen Maßnahmen, die zu einer Reduktion des Schmerzes oder einer Anpassung an die Schmerzen führen. Ich verwende bei chronischen Schmerzen einen interdisziplinären Ansatz, das heißt ich plane, überwache und steuere entsprechende Maßnahmen.
Hierbei nutze ich einen multimodalen Ansatz, also eine Kombination aus ärztlicher Behandlung mit Medikamenten in Kombination mit psychiatrischen, psychosomtischen und pyschologischen Verfahren. Dabei überdauert der Schmerz häufig den erwarteten Zeitraum, es spielen körperliche, psychische und soziale Faktoren eine wichtige Rolle.
Medikamentös kann das Empfinden von Schmerzen so beeinflusst werden:
- Beseitigung der zum Schmerz führenden Ursache:
1. Steroidale Antirheumatika (Glucocorticoide) und nichtsteroidale Antirheumatika hemmen die Entzündung.
2. Spasmolytika und Metamizol heben schmerzhafte Verkrampfungen der glatten Muskulatur auf.
3. Nitrate und Molsidomin erweitern die arteriellen Gefäße, verbessern z. B. die Herzdurchblutung und können den Ischämie-Schmerz aufheben. - Beeinflussung der Empfänger der Schmerzinformation im Gehirn (sog. Schmerzrezeptoren)
1. Lokalanästhetika betäuben die Schmerzrezeptoren.
2. Nicht-Opioid-Analgetika setzen die Sensibilität der Schmerzrezeptoren herab. - Lokalanästhetika unterbrechen die Weiterleitung von Schmerzimpulsen in peripheren Nerven (Leitungsanästhesie) und zentralen Nervenbahnen (Rückenmarksanästhesie).
- Opiatanalgetika hemmen die Weiterleitung von Schmerzimpulsen im Rückenmark und Gehirn (Thalamus) durch Unterstützung der absteigenden hemmenden Bahnen. Sie wirken über Opioidrezeptoren (µ, kappa, delta, tau).
- Psychopharmaka (Beruhigungsmittel wie Antidepressiva, Benzodiazepine und Neuroleptika) beeinflussen die Schmerzverarbeitung im Gehirn.
Ich halte mich bei der medikamentösen Therapie von Schmerzen an die drei Stufen, die die Weltgesundheitsorganisation WHO vorgibt:
Stufe 1: Nicht-opioides Analgetikum, ggf. in Kombination mit Adjuvanzien, z. B. nichtsteroidale Antirheumatika, Metamizol, Paracetamol etc.
Stufe 2: Schwaches Opioid, ggf. in Kombination mit nicht-opioiden Analgetika und/oder Adjuvanzien z.B. Tramadol oder Tilidin
Stufe 3: Starkes Opioid, ggf. in Kombination mit nicht-opioiden Analgetika und/oder Adjuvanzien, z. B. Morphin, Hydromorphon, Oxycodon, Fentanyl, Bupronorphin etc. - Wirken diese Mittel nicht, könnte als Steigerung noch eine Injektion in die Rückenmarkshäute oder als Blockade von Nervenansammlungen erfolgen.
Stufe 4: Invasive Techniken: Peridurale Injektion, Spinale Injektion, periphere Lokalanästhesie, Rückenmarkstimulation, Ganglienblockade
Was gibt es neues?
Die Nationale Versorgungsleitlinie Rückenschmerz empfiehlt, opioidhaltige Schmerzmittel nicht länger als 4 Wochen anzuwenden. Dagegen wird eine Langzeitanwendung der Opioide bei nicht tumorbedingten Schmerzen empfohlen. Tritt die gewünschte Schmerzlinderung und Funktionsverbesserung beim Kreuzschmerz nicht nach 3 Monaten ein, sollte die Schmerzmittel abgesetzt werden und multimodale Programme begonnen werden. Die Injektion in das Rückenmark wird bei Rückenschmerzen und Erfolgslosigkeit von konservativen Maßnahmen (Medikamente und Therapie) empfohlen.
Galerie
Patientenempfehlungen
1 Patienten haben Dr. med. Stefan Waibel mit durchschnittlich 5.0 von 5 Punkten empfohlen.
| Terminverfügbarkeit | |
| Pünktlichkeit | |
| Zwischenmenschliches | |
| Mitarbeiter | |
| IGEL Leistungen | |
| Privatsphäre | |
| Praxisausstattung |
Letzte Patientenempfehlung
von 23.02.2022 | Von einem ärzte.de Nutzer
Gleich zu Beginn trifft man auf eine stylisch geschmackvoll eingerichtete Arztpraxis mit tollem Ambiente. Die Arzthelferinnen sind sehr freundlich und zuvorkommend. Letztlich wird man von Herrn Dr. Stefan Waibel kompetent beraten und untersucht. Mir geht es schon viel besser!